膵管内乳頭粘液性腫瘍(IPMN)・粘液性嚢胞腫瘍(MCN)
IPMN、MCNともに嚢胞性腫瘍とよばれ、腫瘍に嚢胞(液体のたまった袋状の構造物)を含むのが特徴です。IPMNとMCNは全く別の疾患ですが、ともに低悪性度の腫瘍で外科治療の対象となること、進行が遅いため当初膵がんほど悪性度が高くないが、進行すると膵がんと同様に転移・浸潤することが共通点です。
特徴
IPMN
- 膵管内に粘液を産生するタイプの腫瘍です。膵管には主膵管とそれにつながる分枝膵管がありますが、どこに病変の主座があるかによって、主膵管型、分枝膵管型、両方の特徴をもつ混合型にわけられます。
- 女性よりも男性に多く、膵のあらゆる場所にできます。
- 長期間大きさが変わらないものから、増大・浸潤(がん化)するものまで様々であり、その悪性度は一律同じではありません。
- 診療ガイドラインに悪性化しやすく切除の対象としたほうがよい腫瘍の特徴が記載されています。悪性の特徴があるものは切除の対象となりますが、それ以外のものは経過観察し、変化があった場合に治療を考慮します。
MCN
- IPMNと同様に粘液を産生し嚢胞をつくります。IPMNと違ってこの嚢胞は主膵管とつながっていません。
- ほとんどが女性で、膵の体尾部によくできます。
- 膵がんに比べて若年発症であり、原則的には手術による切除が勧められます。
症状
嚢胞は柔らかいため腹痛や黄疸のような症状が出にくく、無症状のものは検診で発見されることが多いです。IPMNで黄疸や膵炎などの症状がある場合には、それ自体が悪性を示唆する所見です。MCNは腫瘍増大による腹部膨満や非特異的な腹痛で発見されます。
診断
腹部超音波検査
存在診断のため最初に行います。壁在結節(嚢胞壁から乳頭状にもりあがった腫瘍の部分)の有無、周囲臓器への広がりを調べます。壁在結節は悪性を疑う所見です。
腹部CT検査
周囲臓器への広がり、遠隔転移の有無を調べます。
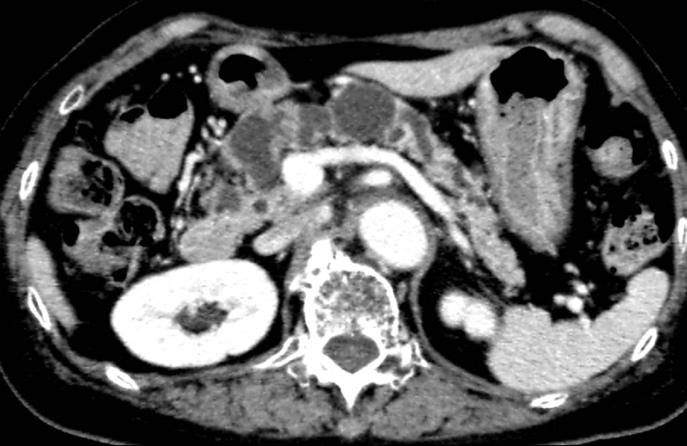
腹部MRI検査
嚢胞性腫瘍と胆管・膵管との関係を調べます。
上部消化管内視鏡検査
IPMNでは十二指腸乳頭から粘液の排出を認めることがあります。
超音波内視鏡検査
内視鏡の先端にある超音波プローベによって、体表よりも近くの胃や十二指腸から病変を観察する方法です。
ステージ分類 TNM (0, Ⅰ, Ⅱ, Ⅲ, Ⅳの5段階)
IPMNやMCNは膵がんではないため、通常の膵がんで使用されるようなステージ分類はありません。周囲への浸潤や遠隔臓器への転移を認め、膵がんと診断されるようになると通常の膵がんで使用されるステージ分類が適用されます。
T:腫瘍因子(腫瘍の広がり、周囲臓器や脈管への浸潤)
N:リンパ節因子(リンパ節転移)
M:転移因子(他臓器転移)
治療
IPMN
明らかにがん化しているものには、標準的なリンパ節郭清を伴う膵頭十二指腸切除術(胃の一部、膵頭部、胆嚢、胆管、十二指腸の切除)を行います。病変が上皮にとどまっている非浸潤がんに対しては、血管周囲の郭清を縮小することがありますが、切除する臓器はがんの場合と同じです。
MCN
腫瘍がよくできる場所が膵臓の左側(体尾部)であるため、手術は膵体尾部切除(膵臓の体部と尾部、脾臓の切除)を行うことが多いです。ここでもIPMNと同様に非浸潤がんに対しては郭清の範囲を縮小することがあります。大きさが小さなものや浸潤傾向のないものは腹腔鏡下膵切除の適応になります。
その他の嚢胞性膵腫瘍
嚢胞性膵腫瘍にはIPMNやMCN以外にも、SPN(充実性偽乳頭状腫瘍じゅうじつせいぎにゅうとうじょうしゅよう:エスピーエヌ)とSCN(漿液性嚢胞腫瘍しょうえきせいのうほうしゅよう:エスシーエヌ)があります。名称は似ていますが、典型的な所見があれば画像での鑑別が可能です。SPNは転移することがあり原則手術、SCNでも大きなものは手術を行います。



.jpg)
