睡眠の基礎知識
ヒトはなぜ眠る?
人生の約1/3は睡眠に費やします。睡眠は必要不可欠なものです。では,なぜヒトは眠るのでしょうか? この疑問は,まだ完全に解明されていません。
睡眠学研究の初期には,疲労により覚醒が困難になると睡眠が起こるという考えが支配的でした。つまり,疲労により“覚醒維持機構”が受動的に活動低下に陥った状態が睡眠であるという見方です。しかし,研究の発展により,睡眠はもっと能動的な過程で起こることがわかってきました。脳の中に睡眠を起こす部位があり,この部位が活発に働くことにより眠りが起きるという考えです。

これには2つの仕組みがあります。脳の疲れに応じて脳を回復させるための睡眠の仕組み,つまり“睡眠恒常性維持機構”です。
もうひとつ,毎夜眠くなって自然に入眠し,一定の休息の時間を過ごした後に,翌朝目覚めることは体験よりあきらかです。つまり,わたくしたちは“体内時計機構”をもっています。そのため,夜には眠るのです。
この2つのメカニズムが睡眠調節の仕組みとして働いています。
睡眠調節の仕組みがうまく機能しないと?
日中に活動をして夜間に睡眠をとる際には,“睡眠恒常性維持機構”と“体内時計機構”が協調して睡眠の開始や維持にあたります。“睡眠恒常性維持機構”により,日中からの疲れによる眠気が出現するとともに,“体内時計機構”が休息状態のタイミングをつくりだすことの相互作用で,“質の良い睡眠”が得られます。
しかし,現代の生活のなかでは,2つの機構が同じタイミングで働くことができない状態がよく経験されます。たとえば,深夜勤務後の日中睡眠や時差地域にジェット機で急速に移動した直後の睡眠がそうです。
深夜勤務後に帰宅して日中睡眠をとる際には,夜間覚醒して過ごしていたために脳は疲労しており“睡眠恒常性維持機構”の働きで眠気は強いのです。しかし,“体内時計機構”により,脳や体の状態は夜間の休息に適した状態から,すでに日中の活動に適した状態に切り変わっています。このため,疲れて眠たいのに安定した睡眠がとれず,起床後に疲労回復感が乏しくなってしまいます。

時差地域への急速な移動においても,同様に理解できます。数時間以上時差のある地域へジェット機で高速移動すると、出発地の時刻(昼夜のサイクル)にあわせて時を刻んでいた“体内時計”が到着地の時刻と大きくずれています。到着地時刻にあわせて夜間眠ろうとしても,体内時計からみると夜の時間帯に入っていないことになり,当初は不眠が生じやすくなります。
現代の生活で,学生は試験やレポートなど,勤労者は夜勤や仕事の締め切り,時差地域への旅行や出張により睡眠時間帯が不規則になる機会が多いものです。例を挙げましたが,睡眠調節がうまく機能しない状態では,“身体活動や機能の低下”が生じてくるので注意が必要となります。
レム睡眠とノンレム睡眠
一口に“睡眠”といっても,ほ乳類の睡眠には二種類あることがわかっています。眼球が動いている時期がレム(Rapid Eye Movement: REM)睡眠,眼球の動きがみられない時期がノンレム睡眠です。犬や猫を飼っていると,眠っている時の姿勢に二種類あることに気づくと思います。
首を保持してうずくまるように行儀良く眠っている時期があります。こうした時には,まぶたの動きは見られず,すやすやと気持ちよさそうに眠っています。これが『ノンレム睡眠』です。一方,だらりと横になって行儀の悪い姿勢で眠っている時期があります。この時には,まぶたがぴくぴくと動いています。よくみると眼球が素早く動いているためまぶたの動きが出現しているのがわかります。これが『レム睡眠』なのです。
ヒトでは,横になって眠るため姿勢の違いははっきりしませんが,近くで観察するとすやすやと深い寝息をたてゆったりと眠っている時期と,呼吸が浅くやや不規則で,まぶたが開き加減になり目がぴくぴくと活発に動いている時期があるのです。
『レム睡眠』と『ノンレム睡眠』を判定し睡眠を客観的に調べるためには,脳波,眼球運動および筋電図などを記録するポリソムノグラフィ(PSG)検査が用いられます。図に,健康な成人男性の一晩の睡眠経過を示します。
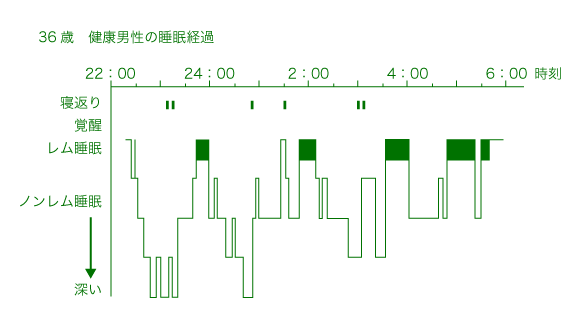
健康人が夜間7〜8時間の睡眠をとる時,まず浅いノンレム睡眠から次第に深くなり,深い睡眠がしばらく続きます。そして,寝返りの後,浅いノンレム睡眠が出現し最初のレム睡眠に移行する。入眠から最初のレム睡眠までの時間は平均すると90分くらいです。
レム睡眠が5〜40分続いた後,再びノンレム睡眠に入ります。その後,レム睡眠はノンレム睡眠と交代しながら90〜120分程度の周期で繰り返し出現します。
睡眠前半には,深いノンレム睡眠が多いのですが,これは睡眠をとる前に何時間起きて活動していたかに影響されます。つまり長くおきていて睡眠不足であるほど深い睡眠が増えるのです。一方,レム睡眠の出現は,早朝に最も多く出現するという体内時計のリズムに支配されています。
睡眠時間は「8時間」がベスト?
睡眠時間にこだわりを持つことが,不眠恐怖をもたらす原因となることがあるので説明します。8時間が標準的な睡眠時間で,これより短いと“睡眠不足”だと思う人が多いようです。
しかし,日本の疫学調査において良く眠れている人たちの平均睡眠時間は6.5〜7.5時間程度です。まず,睡眠時間は,体質や年代によって,また日中の活動量によってそれぞれ必要な長さが異なることを理解しておく必要があります。もちろん,2時間しか眠らないとか,1日の半分以上眠っているなどという極端な場合は何らかの睡眠障害が疑われますが,およそ6〜8時間が標準的睡眠時間の目安と考えられます。

正味の平均睡眠時間は,10代までは8時間,成人すると7時間,60歳を過ぎるとだいたい6時間くらいになります。60歳を越して20代〜30代の時より30分〜1時間少なくなっているなら健康と考えていいでしょう。
毎日の睡眠時間を意図的に長くすることはできません。7時間の睡眠で快適かつ健康に暮らしている人が,睡眠時間を8時間にしようと努力しても,“より良い睡眠”になるわけではなく,健康状態がさらに良くなるわけでもありません。かえって,睡眠の質が低下する場合が多いようです。
アメリカの大規模疫学調査では6.5〜7時間くらいの人が,それよりも長い人や短い人よりも長生きという結果でした。ほどほどが一番なのです。
睡眠障害とは
『睡眠障害』は,睡眠に関係する量や質に問題がある場合をいいます。一般人口での疫学調査では,日本成人の21.4%が“不眠の訴え”を持ち,14.9%が“日中の眠気”に悩み,6.3%が“寝酒あるいは睡眠薬”を常用していました。睡眠障害の症候は,不眠,過眠,睡眠スケジュールのずれ,また睡眠中に起こる異常な精神身体的現象など多様でもあります。
そのため,鑑別すべき代表的な睡眠障害は,精神生理性不眠(不眠症)をはじめに,むずむず脚症候群や周期性四肢運動障害,睡眠時無呼吸症候群など様々となります。そのため,専門医の診断が重要となります。受診される際には,現在の睡眠状況を1度自身で確認し,就寝や起床時間を記す“睡眠日誌”もあると便利かもしれません。
“睡眠障害”かな・・・と思ったら,1人で悩まずに板橋病院睡眠センターを受診してみてください!
代表的な睡眠障害
不眠を訴える睡眠障害
『不眠症』
睡眠障害の中で最も多くみられるのが,不眠。寝つきが悪い(入眠障害),眠ってから頻回に目覚めてよく眠れない(中途覚醒),早く目覚めすぎて困っている(早朝覚醒),休息感が欠如している(熟眠障害),の4タイプがみられます。
こういう夜間睡眠のトラブルがあり,日中の調子がすぐれないなら『不眠症』です。多少夜間に目覚めてもその後すぐ眠れ,日中は全く元気な人,早く目覚めても散歩などをして楽しく暮らしている人は『不眠症』とはいいません。
不眠のタイプ
| 入眠困難 | 布団に入ってもなかなか寝つけないタイプ。 |
|---|---|
| 中途覚醒 | 夜中に何度も目が覚めてしまい,再び寝付くのが難しいタイプ。 |
| 早朝覚醒 | 朝早く目覚めてしまい,その後も眠れないタイプ。 |
| 熟眠障害 | 眠りが浅く,睡眠時間のわりに熟睡感が得られないタイプ。 |
もしも,大きなストレスを受ければ,「一過性不眠」が起きてきます。これは誰にでも起こることでしょう。しかし,この時の対処が適切でないと,慢性化(1ヶ月以上続く)してくるのです。寝つけないで苦しい思いを経験すると,眠りに対するこだわりがより強くなり,一定時間以上眠れなければ心身の障害が起きると思い込んでしまいます。
つまり,精神的ストレスが解消されても“寝つき自体”が唯一の関心事となってしまうのです。このような場合,床に入り今晩は気持ちよく寝つけるかどうかが一番の“不安の種”になり,この不安により頭がさえてしまい,寝つけなくなります。不眠を恐れるあまりいわば『不眠恐怖』が形成されて,慢性不眠症になる人も多くいるのです。
こうして次第に眠れないため日中に疲れやすくなったり体が痛くなってきたりします。また,眠れないことへのこだわりから気分がすぐれません。こうなると治療が必要です。治療は不眠により損なわれた日中の調子を回復させるのを目標に行われます。
夕食後のカフェイン摂取で,寝付くのが難しくなることがあります。カフェインの作用は,4時間持続します。つまり,不眠の原因となるのです。コーヒーや茶類はもとより,ビン入りのスタミナドリンクやビタミン飲料には,十分なカフェインが含まれるので注意が必要です。
また,就寝直前に熱い風呂に入るのが好きな人もいます。これは,寝つきを妨げる原因となります。就寝直前に入浴する場合は,少しぬるめにするなど工夫しては如何でしょうか?
不眠症の原因
| 環境要因 | 暑さや寒さ,明るさ,時差がある場所などによるもの |
|---|---|
| 身体要因 | 年齢や性差,頻尿,痛み,かゆみなどによるもの |
| 心の要因 | 悩みやイライラ,精神的ストレスなどによるもの |
| 生活習慣要因 | アルコールやニコチン,カフェインの摂取,薬の副作用などによるもの |
『不眠症』には,睡眠環境や日常生活の改善などの生活指導,睡眠に関する正しい知識やアドバイスをし,症状に応じて睡眠薬が処方されます。睡眠薬に対して「癖になりそう」「怖い」といったイメージを抱いている人も多いですが,医師の指示で服用すればほとんど問題はありません。薬物療法以外では,認知行動療法があります。詳細は割愛しますが,刺激制御療法や睡眠時間制限療法などがその代表です。
周期性四肢運動障害とむずむず脚症候群
就床と同時に下肢に“むずむずとほてった”異常な感覚があり,じっとしているのが難しくて寝つけません。これが,むずむず脚症候群です。確定診断に,ポリソムノグラフィ(PSG)検査が必要です。原因は明らかではありません。神経伝達物質であるドパミンの機能低下説が最有力とされています。
治療は,まず誘発要因となるカフェインやアルコールを避け,就寝前に脚をマッサージして筋肉緊張を緩和させます。薬物療法では,通常の睡眠薬はあまり有効でありません。そのため,異常感覚や不随意運動を抑えるために,ドパミン機能を高める薬剤を眠前に使います。この場合は,少量から徐々に増量して,症状の改善がみられます。また,約20%程度に,鉄欠乏性貧血や腎機能障害などの疾患が存在することがあり,これら身体疾患の治療で不眠の症状をより軽減できます。
うつ病
不眠などの睡眠障害がよくみられます。種々の不眠症状がありますが,入眠障害,早朝覚醒や熟眠感の欠如が特徴です。目が覚めていても床から出られないのが特徴です。うつ病の診断と治療は,睡眠薬のみでは改善せず,適切な精神科領域での診療が必要です。うつ病治療と並行して不眠の治療が行われます。
概日リズム睡眠障害
夏休み中の夜更かし,試験勉強での徹夜,夜のアルバイトなどをきかっけに,睡眠をとる時間帯が遅れ午前4時や5時などの一定の時刻にならないと眠れなくなります。しかし,ひとたび眠ると,ぐっすりと眠り昼頃にならないと起きられません。こうした症状が,概日リズム睡眠障害でみられる“睡眠相後退症候群”です。
この場合,体内時計を早めることが一番の解決法です。体内時計は,眼から入った太陽の光を認識することで朝を知る仕組みになっています。これを利用して,朝の一定時刻に,例えば午前7時になったら必ず朝日が顔にあたるように指導します。朝日が顔にあたるように窓際にベッドを移動することや,朝の一定時刻に家族が必ずカーテンや雨戸を開けることなども有効です。“後退”していた体内時計が徐々に“前進”し,眠る時刻も早まります。
こうした生活指導でもうまくいかない場合は,専門医の診察が必要となります。高齢になると若者とは反対に,睡眠時間帯が極端に早まり,夕方から眠り,夜中には目覚めてしまう“睡眠相前進症候群”がみられることがあります。

日中の過剰な眠気を訴える睡眠障害
日中の強い眠気がある場合は,睡眠不足が第一の原因かもしれません。眠気が生じる睡眠不足は,日本成人の23.1%にみられ,若年者ほど訴えが多い傾向にあります。
睡眠不足があれば生活習慣の改善が必要です。生活習慣上の原因が見当たらない場合や,生活習慣の改善で効果がない場合には,以下の代表的な睡眠障害の有無の確認が必要になります。
ナルコレプシー
ナルコレプシーは,昼間の耐え難い“眠気”や,笑ったり・びっくりすると全身の力が抜けてしまう“情動脱力発作”,寝入りに出現する“金縛り様症状”や“幻覚”があります。この病気は10歳代に発症する場合がほとんどで,中年期以降の発症は稀です。昼間の眠気で発症し,情動脱力発作は少し遅れて2年位で出現することもあります。強い眠気と,情動脱力発作が診断の上で重要です。
専門医の診察後に,ポリソムノグラフィ(PSG)検査による夜間睡眠の評価と睡眠潜時反復検査(multiple sleep latency test: MSLT)による眠気と“入眠期レム睡眠”の存在を確認します。治療は,薬物を使用する場合でも,夜間睡眠不足を予防し,日中の適切な昼寝をすすめる睡眠衛生の指導を行います。
最近日本でも,世界的に眠気の治療の標準的治療薬として使われている薬剤が使えるようになり,副作用の心配をすること無く治療できるようになりました。
特発性過眠症
日中の過眠を特徴とし,1時間以上の昼寝をすることが多いです。でも,昼寝をしてもリフレッシュせずに,ますます眠気が増えて,夜間睡眠も増えます。昼寝をしないと,記憶力や集中力が低下し何もできなくなります。無理矢理に起せば,酔酊のような状態がみられます。もちろん,適切な原因検索や治療では薬物療法を試みます。
睡眠時無呼吸症候群
睡眠時無呼吸症候群は,いびきや無呼吸などの睡眠呼吸障害で,睡眠の質が低下します。詳細は,こちらをご覧ください。
ねぼけを訴える睡眠障害
睡眠時驚愕症(夜驚症)と睡眠時遊行症(夢中遊行)
学童期に多い睡眠時随伴症です。暴力的な動作を含むことはまれです。通常,夢体験は伴わず,速やかに目を覚まさせることが困難です。異常行動中の記憶は,ほとんどの場合はありません。通常は,1-2週の経過の中で自然に消失します。頻度や程度が著しく,ねぼけ中の危険が避けられない場合にのみ,薬物療法が必要となります。
レム睡眠行動障害
成人,とくに中年以降の男性に多くみられ,ねぼけがみられます。レム睡眠行動障害は,睡眠中に素早い暴力的動作がみられることがあり,同室者を殴ってしまい,室内のドアや障子などを壊してしまう場合もあるのです。レム睡眠行動障害は,悪夢,寝言を伴い,暴力的動作が夢の内容と一致する点が特徴です。
ほとんどの人は脳に大きな病気を持たない人で,治療をすれば進行していくことはありません。また,これが認知症につながるのではという心配も,あまりする必要は無いと思います。
パーキンソン病や多系統変性症の初期からこの症状が出現することがあります。診断には,ポリソムノグラフィ(PSG)検査が必要で,薬物療法により異常行動が観察されなくなるようにします。転倒が多いため,寝室の障害物を片づけ,ベッドの使用ではなくマットなどより低い位置で眠るように指導したりします。
